ul. Staromiejska 13a, Katowice Pn-Pt 8:00 - 18:00, Rejestracja Pn-Pt: 8:00 - 20:00 888 888 708
OSTEOPOROZA – czy jest zagrożeniem dla życia?
Co to jest osteoporoza?
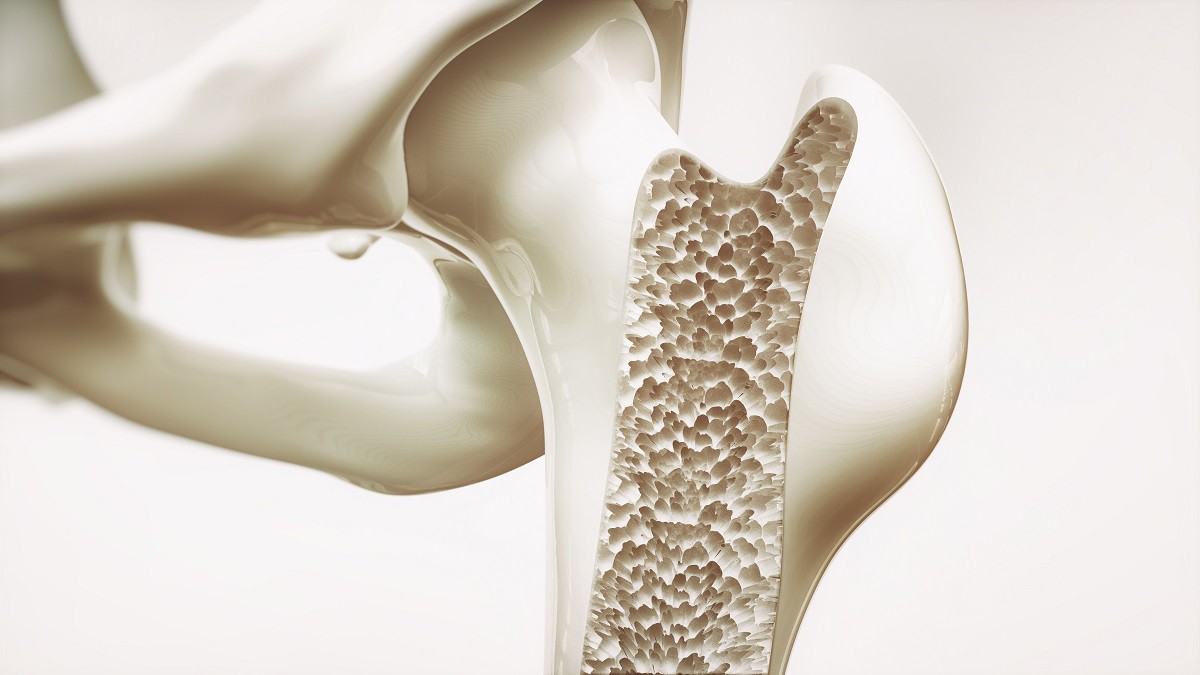
Osteoporoza to według aktualnej definicji podanej przez NOF (National Osteoporosis Foundation) i NIH (National Institute of Health) „choroba szkieletu charakteryzująca się upośledzoną wytrzymałością kości, co powoduje zwiększone ryzyko złamania”. Towarzyszy jej zmniejszona masa kości, ich demineralizacja i zmiany w budowie tkanki kostnej, co niesie ze sobą niebezpieczeństwo powstawania groźnych uszkodzeń. Sama nazwa „osteoporoza” powstała z greckiego słowa „osteon” oznaczającego kość oraz łacińskiego „porus”, czyli dziura.
Potrzebujesz więcej informacji jak zapobiegać rozwojowi osteoporozy?
Zapraszamy do kontaktu: 32 630 40 10
Przyczyną powstawania osteoporozy jest zwiększająca się wraz z wiekiem resorpcja tkanki kostnej, która przeważa nad procesami jej tworzenia. Dominującą rolę zaczynają odgrywać komórki kościogubne (osteoklasty) nad komórkami kościotwórczymi (osteoblasty). W prawidłowych warunkach obydwa typy komórek niejako „współpracują” ze sobą, co pozwala na odbudowę i remodeling kości. W miarę upływu lat współpraca ta zostaje zaburzona i przewagę zyskują osteoklasty, co w efekcie doprowadza do stopniowej utraty gęstości kości.
Osteoporoza jest jedną z najpoważniejszych chorób cywilizacyjnych. Co roku wzrasta ilość zachorowań, co związane jest z faktem, że społeczeństwa w wielu krajach świata starzeją się, co znacząco wpływa na statystyki. Mimo, że czynników ryzyka rozwoju osteoporozy jest wiele, to wśród dwóch grup stwierdza się ją najczęściej- u kobiet po menopauzie i u osób obojga płci, które przekroczyły 70. rok życia. W związku z tym osteoporozę dzieli się na postmenopauzalną (typ I) i starczą (typ II).
Osteoporoza postmenopauzalna związana jest z zahamowaniem wydzielania hormonów (estrogenów) przez jajniki. Najczęściej przypada to na okolicę 50. roku życia kobiety, dlatego należą one do największej grupy ryzyka zachorowania na osteoporozę. To ryzyko jest czterokrotnie większe niż u mężczyzn będących w tym samym wieku. Gęstość mineralna kości osiąga swój szczyt w okolicach 30.-35. roku życia, później obniża się średnio o 1% na rok, jednak po okresie menopauzy znacząco przyspiesza.
Osteoporoza starcza rozwija się zarówno u kobiet, jak i mężczyzn. Proces chorobowy zaczyna się w okolicach 70.-75. roku życia i jest skutkiem zaburzenia wchłaniania wapnia w przewodzie pokarmowym, niedoborów witaminy D, ograniczonej aktywności fizycznej oraz spadkiem stężenia hormonów istotnych dla utrzymania prawidłowej budowy kości, takich jak estrogen, testosteron czy hormon wzrostu.
Osteoporozę można podzielić również na osteoporozę miejscową, będącą wynikiem toczących się lokalnie stanów zapalnych lub unieruchomienia kończyny w gipsie, a także osteoporozę uogólnioną, obejmującą cały szkielet. Do tej drugiej grupy zalicza się ponadto osteoporozę pierwotną, stanowiącą ok. 70% przypadków, oraz osteoporozę wtórną, obejmującą pozostałe 30%. Osteoporoza pierwotna dzieli się dodatkowo na postać idiopatyczną, zwaną młodzieńczą, której przyczyna nie została odkryta, oraz na postać inwolucyjną, do której należą wspomniane wcześniej osteoporoza postmenopauzalna i starcza. Natomiast osteoporoza wtórna rozwija się w następstwie chorób przewlekłych, takich jak: reumatoidalne zapalenie stawów (RZS), nieleczona nadczynność tarczycy i nadczynność przytarczyc, zespół złego wchłaniania, schorzenia wątroby i nerek, hipogonadyzm, cukrzyca, długotrwałe unieruchomienie, nowotwory, choroba alkoholowa, częściowa resekcja żołądka czy długofalowe leczenie glikokortykosterydami (minimum 3 miesiące).
Jakie są objawy osteoporozy?
Problemem we wczesnej diagnostyce osteoporozy jest jej cichy, bezobjawowy przebieg. Pogarszanie się stanu szkieletu następuje bezboleśnie i stopniowo na przestrzeni wielu lat. Choroba daje pierwsze objawy dopiero wtedy, gdy jest już w zaawansowanym stadium rozwoju i najczęściej są to złamania, tzw. osteoporotyczne. Dotyczą najczęściej kręgów oraz bliższego końca kości: udowej, ramiennej lub piszczelowej, dalszego końca kości promieniowej, a także nadgarstka, żeber i miednicy. Przyczyną są niewielkie urazy, które w normalnych warunkach u zdrowej osoby nie wyrządziłyby żadnej szkody, dlatego też złamania w przebiegu osteoporozy nazywane bywają również niskoenergetycznymi. Chorobie towarzyszą także bóle kręgosłupa i kości długich, najczęściej w odpowiedzi na obciążenie.
Złamania w obrębie kręgów są kompresyjne i dotyczą najczęściej kręgosłupa lędźwiowego i piersiowego. Na skutek tego dochodzi do obniżenia wzrostu oraz pogłębienia kifozy piersiowej przybierającej formę charakterystycznego starczego garbu. Bardzo wysokim ryzykiem wystąpienia poważnych powikłań obarczone są natomiast złamania dotyczące bliższego końca kości udowej (szyjki lub okolicy międzykrętarzowej), co czyni je najniebezpieczniejszymi ze wszystkich wymienionych powyżej. Mogą powodować powstawanie zakrzepów bądź zatorów, które trafiają do płuc lub mózgu.
Inne konsekwencje tego typu urazu to m.in. niewydolność krążeniowo-oddechowa, zapalenie płuc i zakażenie dróg moczowych, których przyczyną jest długotrwałe unieruchomienie będące następstwem złamania. U osób starszych procesy gojenia tkanek są wydłużone, co z kolei rodzi konieczność dłuższego pozostania w łóżku. Niestety, wszystko to przyczynia się do znacznego zmniejszenia szans na odzyskanie pełnej sprawności sprzed urazu, a z powodu szerokiego wachlarza ewentualnych powikłań obarczone jest wysokim ryzykiem zgonu. Szacuje się, że w ciągu pół roku od złamania kości udowej śmierć poniesie 20% osób, a przeszło 50% na przestrzeni kolejnych dwunastu miesięcy.
Warto wiedzieć, że wystąpienie jednego złamania osteoporotycznego znacząco podnosi ryzyko na pojawienie się kolejnych. Złamanie szyjki kości udowej aż sześciokrotnie zwiększa szansę na wystąpienie takiego samego urazu po drugiej stronie ciała, natomiast w przypadku złamań kręgów ryzyko ponownego uszkodzenia kręgosłupa wzrasta aż jedenastokrotnie.
Jakie są czynniki ryzyka rozwoju osteoporozy?
Bardzo ważnym aspektem dla rozwoju osteoporozy jest wyjściowy stan i ilość tkanki kostnej, która jest magazynowana od narodzin aż do 30.-35. roku życia. Największy jej przyrost obserwuje się w wieku młodzieńczym, a po przekroczeniu trzeciej dekady życia ulega ona stopniowej utracie, mogąc doprowadzić do rozwoju osteoporozy. Jej nasilenie i szybkość rozwoju zależy właśnie od poziomu osiągniętej szczytowej masy kostnej-im jest ona wyższa, tym większa szansa na uniknięcie osteoporozy lub opóźnienie jej pierwszych objawów.
Czynniki ryzyka osteoporozy zostały podzielone na trzy osobne grupy: 1- niemożliwe do wyeliminowania, 2- częściowo możliwe do wyeliminowania, 3- całkowicie modyfikowalne.
Do pierwszej grupy zalicza się: postępujący wiek, płeć żeńską, grupę etniczną (osoby rasy białej oraz Azjaci są najbardziej narażeni na wystąpienie osteoporozy), genetykę oraz predyspozycje rodzinne (wystąpienie złamań osteoporotycznych- zwłaszcza bliższego końca kości udowej- u mamy lub babci).
Do drugiej grupy należy: zahamowanie czynności wydzielniczej jajników w wyniku przedwczesnej menopauzy (przed 45. rokiem życia) lub ich usunięcia, niska masa ciała (mniej tkanki tłuszczowej oznacza mniejszą produkcję estrogenów), długotrwałe stosowanie niektórych leków (np. glikokortykosterydów, hormonów tarczycy, chemioterapeutyków, leków przeciwpadaczkowych, przeciwdrgawkowych i przeciwzakrzepowych), choroby towarzyszące (np. choroby tarczycy, nadczynność przytarczyc i kory nadnerczy, cukrzyca, zespół złego wchłaniania, częściowa resekcja żołądka, choroby nerek, szpiczak, białaczka, POChP, niedożywienie).
Grupa trzecia obejmuje czynniki możliwe do całkowitego wyeliminowania i są to: niska aktywność fizyczna, długotrwałe unieruchomienie, niewystarczająca podaż wapnia i witaminy D w diecie, nałogi (nikotynizm, alkoholizm), nadmierne spożycie kofeiny (zawartej w kawie, czekoladzie, czarnej herbacie, energetykach, napojach typu cola), wysoka podaż fosforu, dieta bogatobiałkowa i ubogobiałkowa.
Co zrobić, żeby zapobiec rozwojowi osteoporozy?
Corocznie odsetek osób zapadających na osteoporozę zwiększa się, co jest związane ze wzrostem długości trwania życia, zmianami w sposobie odżywiania oraz trybem życia. Przyczyną osteoporozy są m.in. palenie tytoniu, nadużywanie alkoholu oraz niedobory witamin i składników mineralnych, niezbędnych do prawidłowej budowy i wytrzymałości kości. Odpowiednio zbilansowana dieta mająca na celu przeciwdziałanie rozwojowi osteoporozy powinna zawierać przede wszystkim: wapń, witaminę D, fosfor i białko.
WAPŃ – Jest materiałem budulcowym tkanki kostnej i aż 99% jego zawartości w organizmie znajduje się w kościach i zębach. Właśnie dlatego ma kluczowe znaczenie przy budowaniu szczytowej masy kostnej w okresie młodości. Dzienne zapotrzebowanie na wapń jest wyższe u osób starszych (u kobiet po 50. roku życia i mężczyzn po 65. roku życia) i powinno być na poziomie 1200 mg na dobę.
Źródłem wapnia dobrze przyswajalnego przez organizm są głównie mleko i jego przetwory, lecz bogate w ten pierwiastek są również konserwy rybne wraz z ośćmi (takie jak sardynki czy szproty) oraz woda mineralna z dużą zawartością wapnia. Jego obecność stwierdza się również w owocach i warzywach, jednak biodostępność jest mniejsza niż w przypadku produktów odzwierzęcych. Wymienia się tu przede wszystkim: fasolę, soję, jarmuż, sałatę rzymską, brokuły, suszone owoce (figi, morele), a także sezam i migdały (zarówno w postaci niezmienionej, jak i w formie masła i mleka migdałowego), orzechy laskowe, nasiona słonecznika, mak.
Warto wiedzieć, że wchłanianie wapnia i jego wysycenie w organizmie zależy nie tylko od podaży w diecie, ale również od czynników wspomagających lub utrudniających ten proces. Absorpcja wapnia wzrasta przy obecności m.in.: witaminy D, laktozy, lizyny, argininy, inuliny, natomiast utrudniona jest przez: nierozpuszczalne frakcje błonnika, wysokie ilości fosforu, sodu i tłuszczu w pożywieniu, kwas fitynowy zawarty w otrębach, a także szczawiany znajdujące się w szpinaku, szczawiu, burakach czy rabarbarze. Jak wspomniano wcześniej, negatywny wpływ na podaż wapnia w organizmie ma palenie papierosów (Jakie choroby powoduje palenie papierosów?), nadmierne spożycie kofeiny oraz napojów alkoholowych.
Sprawdź: Jak skutecznie rzucić palenie!
FOSFOR – Wraz z wapniem stanowi podstawowy składnik mineralny kości. Rzadko obserwuje się niedobory fosforu, ponieważ jest składnikiem szeroko rozpowszechnionym w produktach spożywczych, a ponadto cechuje się wysokim stopniem przyswajalności. Znajduje się głównie w mięsie, podrobach i wędlinach, produktach mlecznych, chlebie i zbożach, kaszy gryczanej, orzechach. Jest też używany jako składnik pomocniczy w produkcji wielu wyrobów spożywczych, takich jak np. serki topione, płatki śniadaniowe, zupy w proszku, słodzone napoje gazowane. Bardzo ważne jest utrzymanie równowagi wapniowo-fosforanowej, ponieważ nadmiar fosforu w diecie przyczynia się do zmniejszenia wchłaniania wapnia i w konsekwencji stopniowej utraty masy kości. Dlatego też zaleca się, aby stosunek wapnia do fosforu w codziennym żywieniu wynosił 1:1.
WITAMINA D – Utrzymuje równowagę wapniowo-fosforanową i wpływa na proces mineralizacji kości. Jest niezbędna do prawidłowego wchłaniania wapnia i fosforu w przewodzie pokarmowym, a jej niedobór może prowadzić do rozwoju krzywicy u dzieci oraz osteomalacji u osób dorosłych. Jej deficyt uznaje się za jedną z głównych przyczyn rozwoju osteoporozy starczej. Witamina D wpływa na pracę mięśni oraz układu nerwowego, a jej niskie ilości związane są z występowaniem nowotworów, cukrzycy, chorób autoimmunologicznych i sercowo-naczyniowych. Głównym źródłem witaminy D jest synteza skórna zachodząca pod wpływem promieni słonecznych (Jak słońce wpływa na nasze zdrowie?), lecz można znaleźć ją także w produktach żywnościowych, takich jak: tran, tłuste ryby morskie, żółtko jajka.
BIAŁKO – Jego zawartość w diecie jest niezbędna dla prawidłowej budowy kości, jednak należy pamiętać o zrównoważonej jego podaży. Jest to spowodowane tym, że dieta bogata w białko należy do czynników nasilających wydalanie wapnia, co skutkuje zwiększeniem ilości usuwanego pierwiastka wraz z moczem nawet o połowę. Jednak należy pamiętać, że zarówno nadmiar, jak i niedobór białka negatywnie wpływa na gęstość mineralną kości, dlatego bardzo ważne jest, aby spożywać taką jego ilość, która jest zgodna z zalecanym dziennym zapotrzebowaniem. Poleca się również dostarczanie białka z produktów roślinnych, ponieważ te pochodzenia zwierzęcego nasilają proces utraty wapnia.
POZOSTAŁE SKŁADNIKI POKARMOWE I WITAMINY – Nie wolno zapomnieć, że do prawidłowej budowy masy kości i profilaktyki osteoporozy niezbędne są również inne substancje dostarczane z pożywieniem. Są to przede wszystkim: cynk, miedź, magnez, mangan, żelazo, witamina C, A i K, kwasy omega-3 oraz izoflawonoidy.
W profilaktyce osteoporozy konieczne jest uwzględnienie również prawidłowej aktywności fizycznej. Ćwiczenia bowiem powodują powstawanie obciążeń oddziałujących na szkielet, co pobudza procesy kościotwórcze. Taki efekt można uzyskać już przy najprostszej aktywności, jaką są spacery. Powinny być regularne, uprawiane codziennie i trwające przynajmniej 30 minut. Przydatne są również ćwiczenia oporowe i z obciążeniem, które powodują przyrost siły mięśniowej, co zmniejsza ryzyko upadku i tym samym złamania. Z tego samego powodu poleca się także ćwiczenia koordynacyjne i ćwiczenia równowagi jako istotny element profilaktyki upadków. Warto wprowadzić także ćwiczenia ogólnousprawniające, oddechowe i relaksacyjne.